TAURYNA
Endogenna (produkowana prze organizm) i egzogenna (w pożywieniu) - konieczne jest dostarczanie z pokarmem.
Występuje głównie w mięśniach szkieletowych, sercu, mózgu oraz siatkówce.
- antyoksydant,
- reguluje stężenie Ca2+ w komórkach,
- chroni przed neurotoksycznością wywołaną glutaminianem,
- odpowiada za osmoregulację,
- uczestniczy w tworzeniu kwasów żółciowych,
- moduluje przebieg reakcji zapalnej,
- hamuje wytwarzanie IL-1 i TNF-a,
- działa antagonistycznie względem angiotensyny II,
- odwraca lub przynajmniej ogranicza zmiany związane z przebiegiem cukrzycy, przy czym dostępne w literaturze doniesienia na temat wpływu tauryny na stężenie glukozy we krwi diabetyków są czasami sprzeczne,
- obniża poziom cholesterolu,
- stabilizuje błony komórkowe,
- reguluje fosforylację białek,
- wydaje się ważnym czynnikiem troficznym w siatkówce, układzie nerwowym i nerkach,
- chroni komórki przed uszkodzeniami wywołanymi przez niektóre ciężkie metale, a ekspozycja organizmu na te metale, np. ołów, zmniejsza stężenie tauryny w osoczu,
- stwierdzono, że niedobór tauryny u noworodków ludzkich zakłócał wchłanianie witamin rozpuszczalnych w tłuszczach,
- działa podobnie do działania GABA,
- tauryna z metioniną jest inhibitorem neurotransmisji, powodując hiperpolaryzację komórek nerwowych, co obniża ich pobudliwość,
- bierze udział w mechanizmie termoregulacji, wykazując działania hipotermiczne oraz nasila podstawowe wydzielanie wazopresyny i oksytocyny w części nerwowej przysadki przez pobudzenie receptorów GABA-ergicznych.
Ostatnio odkrywa się coraz to nowe swoiste funkcje tauryny.
KWAS GAMMA-AMINOMASŁOWY (GABA)
Kwas gamma-aminomasłowy (GABA) jest w ośrodkowym układzie nerwowym głównym neuroprzekaźnikiem o właściwościach hamujących.
- neurony GABA hamują uwalnianie dopaminy (prążkowie, istota czarna),
- w rdzeniu kręgowym neurony GABA hamują presynaptycznie motoneurony, czyli neurony ruchowe,
- w hipokampie i móżdżku GABA hamuje aktywność komórek piramidowych,
- efektem działania GABA jest rozluźnienie mięsni szkieletowych,
- działanie uspokajające, nasenne i w niektórych przypadkach przeciwdrgawkowe,
- nasilenie transmisji GABA-ergicznej posiada efekt przeciwlękowy,
- umiarkowane zahamowanie działania GABA powoduje pobudzenie ruchowe, a nadmierne przyhamowanie GABA – drgawki, np. po podaniu pikrotoksyny.
Suplementy zawierające GABA nie mają żadnego wpływu na czynności układu nerwowego i są jedynie źródłem kwasu masłowego.
GABA powstaje z kwasu glutaminowego przy czym w reakcji tej niezbędna jest witamina B6.
KWAS GLUTAMINOWY
Neuroprzekaźnik o właściwościach pobudzających - pełni rolę odwrotną do neuroprzekaźnika GABA.
- zwiększa uwalnianie dopaminy,
- przekaźnik ten pobudzając receptory NMDA powoduje otwarcie kanałów zależnych od receptora, doprowadzając tym samym do wnikania jonów wapnia do wnętrza komórki.
specyficzne właściwości neurofizjologiczne sugerują udział receptora NMDA w procesach uczenia się i plastyczności mózgu,
- łącząc się z amoniakiem na glutaminę usuwa amoniak z mógu, stąd istotna funkcja kwasu glutaminowego w usprawnianiu procesów zapamiętywania i odtwarzania informacji,
- odgrywa on istotną rolę w występowaniu ataków padaczki, a stosunek GLU do GABA może być ważną wskazówką w diagnozowaniu idiopatycznej padaczki,
- zmniejszone przyjmowanie witaminy B6 ogranicza syntezę GABA, przez co nasilone jest pobudzenie ośrodkowego układu nerwowego - objawem tego są drgawki, które prawie natychmiast zanikają po iniekcji tej witaminy (świadczy to o dużej szybkości procesów syntezy GABA),
- drgawki jak i padaczka mogą być także wynikiem utraty przez GABA hamującej kontroli uwalniania i funkcji glutaminianu,
- zaburzenia równowagi glutaminianu i GABA uznano za istotny czynnik lęku i depresji,
- u chorych z zaburzeniami depresyjnymi zwiększona aktywność osi podwzgórze–przysadka–nadnercza wzmacnia przekaźnictwo kwasu glutaminowego,
- zwiększone stężenie kortyzolu (w stresie) prowadzi do nasilania uwalniania glutaminianu.
DOPAMINA
Określana nie tylko jako neuroprzekaźnik, ale przede wszystkim jako hormon.
Receptory wiążące dopaminę zlokalizowano w kanalikach nerkowych, pęcherzykach płucnych, trzustce oraz naczyniach krwionośnych płuc, nerek i serca.
- bierze udział w regulacji różnych procesów, takich jak: utrzymanie postawy ciała i poruszanie się, zapamiętywanie, uczenie się oraz interpretowanie bodźców emocjonalnych,
- układ istota czarna-prążkowie jest głównie odpowiedzialny za regulację funkcji ruchowych,
mezokortykalny ma znaczenie w procesach uczenia się i zapamiętywania, a układ mezolimbiczny kontroluje czynności emocjonalne i motywacyjne,
- w nerkach dopamina reguluje wchłanianie zwrotne jonów sodu w kanalikach proksymalnych,
- jest antagonistą prolaktyny,
- z dopaminą wiąże się ocena bodźców pod względem ich właściwości nagradzających, hedonistycznych, od niej w dużej mierze zależy także powiązanie sygnałów kontekstowych otoczenia z nagrodą i nadanie tym sygnałom wtórnych właściwości nagradzających, a więc uczenie asocjacyjne,
- powoduje uczenie się poprzez wzmocnienia przez stymulujący bodziec przewidywania uzyskania nagrody,
- stwierdzono wzrost przekaźnictwa dopaminergicznego przy naturalnych czynnościach nagradzających, takich jak seks, woda i pożywienie,
- prowadzi do aktu płciowego,
- odpowiednie stężenie dopaminy w prążkowiu jest konieczne w fizjologicznym funkcjonowaniu pamięci operacyjnej,
- wpływa na wybór właściwego schematu ruchowego bądź poznawczego, zanim zacznie on być realizowany,
- umożliwia np. sprawne przetwarzanie wprowadzonych do pamięci operacyjnej informacji przy jednoczesnym hamowaniu napływu nowych przed zakończeniem aktualnie wykonywanego zadania,
- zaburzenie poziomu dopaminy dotyczy rozpoczynania zarówno ruchu, jak i procesów myślowych,
- im większe jest stężenie dopaminy w prążkowiu, tym czas potrzebny do rozpoczęcia ruchu jest krótszy,
- warunkiem sprawnego działania prążkowia jest utrzymywanie wysokich progów pobudliwości (wyhamowanie) większości komórek kolcowych prążkowia, dzięki czemu tylko zespół odpowiednio silnych i specyficznych bodźców wywołuje aktywność komórek, które związane są z wykonaniem określonych czynności,
- im większe stężenie dopaminy, tym niższy próg pobudliwości. Przy zbyt wysokim progu pobudliwości pobudzenie komórek kolcowych staje się niemożliwe, a przy zbyt niskim progu pobudzenie jest nadmierne,
- następstwem uszkodzeń jąder podstawy i nieprawidłowego neuroprzekaźnictwa dopaminergicznego są różnorodne zaburzenia wzrokowo-przestrzenne zarówno pojawiające się w zadaniach podczas rozpoznawania obiektów i ich lokalizacji w przestrzeni.
Dopamina, glutaminian i acetylocholina muszą być względem siebie w równowadze.
nadmiar acetylocholiny odpowiada za objawy drżenia (tremor) i napięcie mięśni (rigor). Natomiast niedobór dopaminy odpowiada za spowolnienie ruchowe (hipokinezja lub akinezja).
Niedobór (w stosunku do acetylocholiny):
- choroba Parkinsona,
- ADHD – brak koncentracji/skupienia na jednym bodźcu,
- drżenie spoczynkowe kończyn, zmniejszenie szybkości i amplitudy wykonywanych ruchów, wzmożone napięcia mięśni (sztywność „ołowianego drutu”), a także występowanie zjawiska mikrografi i, tj. zmniejszania się wielkości liter w czasie pisania.
Nadmiar (w stosunku do acetylocholiny):
- schizofrenia,
- występowanie stanów psychotycznych jest wynikiem nadaktywności neuronów dopaminergicznych.
Tutaj należy się szersze wyjaśnienie.
Zaburzenia psychotyczne to grupa zaburzeń psychicznych pochodzenia organicznego lub emocjonalnego. Do klasycznych objawów zalicza się:
- omamy,
- urojenia,
- zachowania regresywne,
- niedostosowany nastrój,
- rozkojarzenie.
Zaburzenia psychotyczne dotyczą znacznego upośledzenia w percepcji rzeczywistości. Osoba dotknięta psychozą dochodzi nieprawidłowych wniosków dotyczących rzeczywistości zewnętrznej, dokonuje niewłaściwych ocen oraz spostrzeżeń.
Do zaburzeń psychotycznych ICD-10 zalicza m.in. schizofrenie:
- cechują się podstawowymi zaburzeniami myślenia i spostrzegania oraz niedostosowanym i spłyconym afektem (afekt - obserwowana przez badającego ekspresja emocji),
- zmiany dotyczą czynności, które pozwalają normalnej osobie na odczuwanie swojej odrębności, indywidualności, odrębności i zdolności kierowania sobą,
- najbardziej intymne myśli, uczucia i działania są często odczuwane jako znane innym,
- możliwy jest rozwój wyjaśniających urojeń,
- osoba może traktować siebie jako środek wszystkich wydarzeń,
- częste są omamy, w szczególności słuchowe,
- zmianie może ulegać spostrzeganie: barwy i dźwięki mogą być odbierane jako bardziej ostre, nadmiernie żywe,
- często chory ma przekonanie, że codzienne sytuacje mają specjalne, zazwyczaj zagrażające znaczenie, skierowane tylko do niego,
- w zaburzeniach myślenia nieistotne cechy całego pojęcia wysuwają się an pierwszy plan i zastępują miejsce tych, które są istotne i odpowiedznie do sytuacji, a co za tym idzie myślenie staje się puste i niejasne, a wypowiedzi niezrozumiałe,
- charakterystyczny jest nastrój pusty, kapryśny lub niespójny.
W zależności od objawów wyróżnia się wiele rodzajów schizofrenii.
Źródło: Reber A. (2000). Słownik psychologii Warszawa: Wydawnictwo Naukowe SCHOLAR.
http://www.psychologia.edu.pl/slownik/i ... zne/i.html
Urojenia
Do najczęściej pojawiających się treści urojeń u chorych z AD należy przekonanie, że chory jest okradany, do mieszkania wchodzą obce osoby, przekładają jego rzeczy oraz że dom chorego nie jest jego domem. Urojenia okradania można łatwo wytłumaczyć zaburzeniami pamięci, podobnie wtórne do zapominania mogą być wypowiedzi o obcych wchodzących do mieszkania. Treści prześladowcze występujące w AD swym charakterem bardziej przypominają urojenia w schizofrenii.
Omamy
Najczęściej w przebiegu otępienia występują omamy wzrokowe. Są one objawem charakterystycznym dla otępienia z ciałami Lewy'ego, rzadziej obserwuje się je również w AD. Chory widzi postacie ludzkie, czasami zdeformowane (np. garbate karzełki), które traktuje często jako swoich gości, częstując ich kawą i ciastkami. Niekiedy chorzy opowiadają o "gościach", którzy odwiedzają ich co wieczór. Innym zjawiskiem jest przekonanie, że w mieszkaniu znajduje się jeszcze jedna, oprócz domowników, osoba (phantom boarder). Wydaje się, że objaw ten należy raczej zaliczyć do urojeń lub misidentyfikacji.
Źródło: "Zaburzenia zachowania objawy psychotyczne w otępieniach o różnej etiologii"
Iwona Kłoszewska
Pomorski Magazyn Lekarski - Miesięcznik Okręgowej Izby Lekarskiej w Gdańsku/tom 129 5 - 2003
http://www.pml.viamedica.pl/artykul.pht ... aeffed9acb
Ponadto: "Dopamina — aspekty patofizjologiczne i kliniczne"
Włodzimierz Januszewicz1, Mariola Pęczkowska2,
Katarzyna Michel-Rowicka2, Aleksander Prejbisz2, Andrzej Januszewicz2
1Warszawa
2Klinika Nadciśnienia Tętniczego, Instytut Kardiologii, Warszawa
http://czasopisma.viamedica.pl/nt/artic ... 8849/14821
NORADRENALINA (NOREPINEFRYNA)
Zawartość noradrenaliny w mózgu nigdy nie spada poniżej wartości kontrolnej, a w stanie stresu może nawet nieco wzrosnąć.
Sytuacje związane z wydzielaniem noradrenaliny:
- stres psychiczny wywołujący umiarkowane emocje,
- przeżywanie pozytywnych emocji,
- gdy istnieje możliwość przeciwdziałania sytuacji stresowej (nie jest to sytuacja „beznadziejna”) ,
- gdy mamy do czynienia z osobami starszymi,
- podnosi koncentrację uwagi, czyli poprawia szybkość i dokładność postrzegania,
- powoduje wzrost czujności,
- odgrywają ważną rolę w mechanizmach uwagi i selekcji bodźców,
- skraca czas reakcji i czas ruchu (aktywacja psychoruchowa),
- czuwa nad adekwatną do wysiłku fizycznego pracą serca,
- obniża tętno, czyli przesuwa zmęczenie na dalszy plan,
- noradrenalina podwyższa ciśnienie krwi poprzez skurcz naczyń krwionośnych, zachowując pracę serca na poziomie sprzed podania hormonu,
- kontroluje równowagę sercowo-naczyniową w sytuacjach trudnych,
- noradrenalina uczestniczy na przykład w utrzymaniu stałego ciśnienia krwi, zapobiegając obniżeniu ciśnienia przy zmianie pozycji ciała z leżącej na siedzącą,
- spadek aktywności związany jest z sennością i snem wolnofalowym,
- bierze udział w hamowaniu czucia bólu.
Niedobór:
- zahamowanie syntezy noradrenaliny prowadzi do zahamowania aktywności motorycznej i poznawczej,
- w przypadku niedoboru noradrenaliny, będącej częścią mechanizmu przeciwdziałania niebezpieczeństwu, dana osoba może nie rozpoznać zagrożenia,
- W myśl hipotezy katecholaminowej zaburzeń afektywnych, jedną z przyczyn depresji jest niedobór noradrenaliny.
Nadmiar:
- wzrost - zwiększenie impulsywności, pobudzenie,
- złości skierowanej na zewnątrz towarzyszy zwiększone wydzielanie noradrenaliny,
- nadmiar noradrenaliny może powodować pobudzenie, aktywność i gotowość do działania chociaż bez konkretnej przyczyny,
- konsekwencją wzrostu wydzielania noradrenaliny jest wywołanie stanu wzmożonego pobudzenia charakterystycznego dla reakcji stresowych,
- wzrost (podczas epizodów stresu ostrego i chronicznego) - rosnąca reaktywność na bodźce pobudzające i hamujące; reakcje lękowe związane z podwyższoną czujnością,
- noradrenalina włączona jest w procesy konsolidacji pamięci, a nadaktywność noradrenergiczna może odpowiadać za powstawanie natrętnych i zabarwionych emocjonalnie wspomnień związanych z doznaną traumą,
- umiarkowany wzrost stężenia noradrenalina sprzyja konsolidacji pamięci, podczas gdy jej wysokie stężenie hamuje ten proces,
- nadmiar tego neuroprzekaźnika może wiązać się z wystąpieniem stanów maniakalnych,
- u pacjentów z objawami psychotycznymi stwierdzono podwyższenie stężenia noradrenaliny w istocie szarej pnia mózgu i obniżenie stężenia serotoniny w hipokampie.
ADRENALINA (EPINEFRYNA) A NORADRENALINA (NOREPINEFRYNA)
Na wydzielanie adrenaliny wpływa wiele czynników, przede wszystkim emocjonalnych, np. strach, gniew oraz konieczność mobilizacji do walki lub obrony. Adrenalina przez większość badaczy jest określana nie tylko jako hormon walki i ucieczki ale także jako hormon lęku.
Sytuacje związane z wydzielaniem adrenaliny:
- pod wpływem wysiłku fizycznego,
- obserwowano większą aktywację adrenergiczną u osób z depresją,
- wydzielanie adrenaliny jest tym silniejsze, im silniejszy jest działający stresor, bądź im dłużej będzie on działał,
- stres psychiczny wywołujący silne emocje,
- przeżywanie nieprzyjemnych emocji,
- gdy emocje są wywołane sytuacją, której nie można przeciwdziałać, która wydaje się bez wyjścia,
- gdy stres psychiczny jest związany z oczekiwaniem na coś (niemożność rozładowania narastającego napięcia) ,
- w sytuacji publicznych występów.
- adrenalina podwyższa ciśnienie krwi poprzez przyśpieszoną pracę serca, nieadekwatną do aktualnego wysiłku fizycznego
- depresja i lęk wiążą się ze zwiększonym wydzielaniem adrenaliny.
Katecholaminy (adrenalina, noradrenalina, dopamina) wpływają na wiele narządów, oddziałując poprzez receptory. Efektem ich działania jest skurcz naczyń tętniczych, przyspieszenie pracy serca i zwiększenie siły skurczu mięśnia sercowego, wzrost ciśnienia tętniczego, rozkurcz oskrzeli. Mają one także duży wpływ na procesy metaboliczne organizmu, np. podwyższenie poziomu cukru we krwi wskutek nasilenia rozpadu glikogenu w wątrobie i mięśniach oraz przez hamowanie wydzielania insuliny w trzustce. Powodują też rozpad tłuszczów, czyli tzw. lipolizę. Umożliwia to uruchomienie zapasów energetycznych w stanach wymagających dużej mobilizacji organizmu.
SEROTONINA
Układ serotonergiczny w mózgu tworzy tło dla pracy innych układów (w tym dopaminergicznego i noradrenergicznego), tłumi aktywność komórek limbicznych i korowych, narzuca w ten sposób schemat interpretacyjny zapobiegający zbyt przesadnym reakcjom na informacje sensoryczne i koordynuje spokojną reakcję, która w skutek tego przyjmuje odpowiednie dla sprostania wymogom sytuacji natężenie.
- odpowiedzialna za stany emocjonalne (agresję, nastrój, sen) oraz zachowania seksualne (serotonina blokuje chęć do odbycia stosunku),
- serotonina działa przez wiele typów receptorów, dlatego w zależności od ich aktywacji może wywoływać sen lub czuwanie.
Niedobór:
- agresja, depresja, problemy ze snem, wzmożony apetyt, lęk,
- niedobór odgrywa istotną rolę w patogenezie wielu zaburzeń psychicznych, takich jak: zaburzenia lękowe, schizofrenia, zaburzenia odżywiania, zaburzenia snu i chronobiologii, autyzm, choroby neurodegeneracyjne, a także depresja,
- zaburzenia neurotransmisji przekaźników, takich jak: noradrenalina (NA), serotonina oraz kwas g-aminomasłowy, uznaje się jako odpowiedzialne za występowanie lęku,
- u pacjentów z objawami psychotycznymi stwierdzono podwyższenie stężenia noradrenaliny w istocie szarej pnia mózgu i obniżenie stężenia serotoniny w hipokampie,
- niedobór serotoniny i noradrenaliny w neuronach zstępujących powoduje niedostateczną supresję bodźców, co zdaniem Stahla może powodować wystąpienie dolegliwości bólowych,
- niedobór serotoniny jest także uwzględniany jako jeden z czynników mogący wpływać na rozwój agorafobii i migreny.
Nadamierna stymulacja układu serotonergicznego może doprowadzić do zespołu serotoninowego.
ACETYLOCHOLINA
Jest to ester kwasu octowego i choliny, który powstaje przy udziale acetylotransferazy cholinowej. Cholina jest dostarczana do OUN przez krew skad w drodze aktywnego transportu jest pobierana do neuronów. W minimalnym stopniu jest syntetyzowana w neuronach. Im bardziej nasilona jest aktywnosc cholinergiczna tym wiecej choliny jest pobierane.
W obrebie układu cholinergicznego wyróżnia sie receptory muskarynowe i nikotynowe.
Receptory muskarynowe:
- uważa sie, że receptor M1 zaangażowany jest w plastyczność neuronalna i powstawanie engramów pamieciowych,
- receptory M2 posiadaja zdolnosc hamowania uwalniania acetylocholiny z nerwów cholinergicznych,
- lokalizacja receptora M3 to głównie miesnie gładkie (m.in. przewód pokarmowy, drogi moczowe) oraz slinianki. Rola osrodkowych receptorów M3 nie została dokładnie poznana.
- uważa sie, że w prażkowiu układ cholinergiczny za posrednictwem receptorów M4 antagonizuje efekty działania receptora dopaminowego D1 co znajduje odzwierciedlenie w stosowanym antycholinergicznym leczeniu choroby Parkinsona,
- receptory M5 wydaja sie posredniczyc w mechanizmie wazodylatacji (rozszerzenie się światła naczyń krwionośnych wskutek rozkurczu ich mięśni gładkich) naczyń mózgowych.
Receptory nikotynowe:
- uważa sie, iż receptory nikotynowe zaangażowane sa w funkcje poznawcze (głównie pamiec operacyjna i uwage) ,
- w przebiegu chorób neurodegeneracyjnych dochodzi do wyraznego zmniejszenia ilosci tych receptorów w korze i hipokampie.
Niedobór:
- zaburzenie funkcji poznawczych,
- zaburzenia pamieci, zaburzenia widzenia, suchosc błon sluzowych, zaparcia, zatrzymania moczu,
- zaburzenia przekaźnictwa cholinergicznego mogą powodować ponadto zaburzenia orientacji i majaczenie,
- objawy związane z zaburzeniem równowagi z dopaminą - patrz nadmiar dopaminy.
Nadmiar:
- objawy związane z zaburzeniem równowagi z dopaminą - patrz niedobór dopaminy.
Neuroprzekaźniki - objawy, metabolizm, leczenie
Re: Neuroprzekaźniki - objawy, metabolizm, leczenie
SYNTEZA I METABOLIZM
TAURYNA
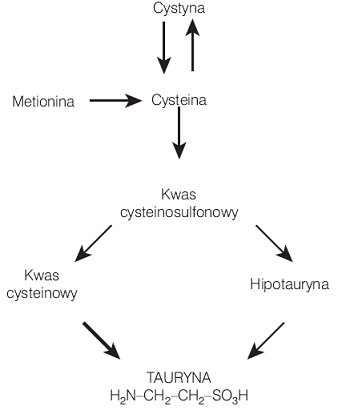
Przyjrzyjmy się bliżej jak z metioniny powstaje aminokwas cysteina:
Z cysteiny w wyniku różnych reakcji powstaje tauryna, glutation, oraz siarczany (VI). Dodatkowo z homocysteiny powstaje S-Adenozylometionina.
Na temat szkodliwej w nadmiarze homocysteiny (z powodu zahamowania jej przetwarzania) można przeczytać więcej w tematach "Diagnozowanie demencji" oraz "Homocysteina".
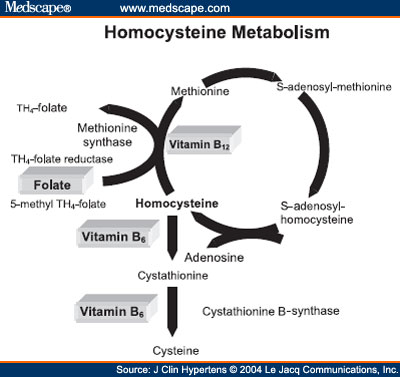
Do prawidłowych reakcji potrzebne są jeszcze składniki (poniższy diagram pokazuje jedynie ogólny zarys ścieżki - pominięta jest m.in. cysteina pomiędzy cystationem a glutationem):
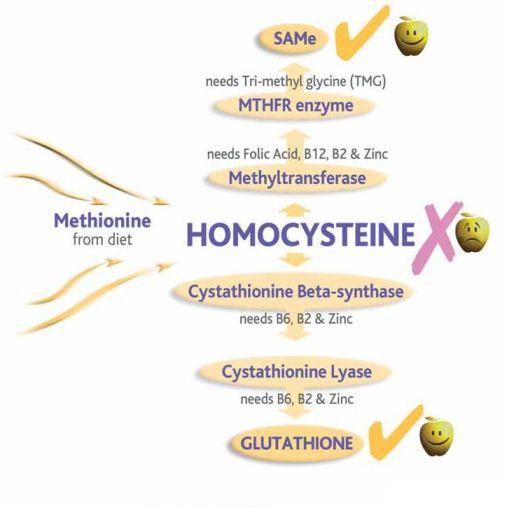
Fragment ścieżki z dodatkowymi szczegółami:
Synteza Glutationu:
Homocysteine + Serine
|
| Cystathionine Beta-synthase (CBS), B6, B2, Zinc
|
Cystathionine + H2O
|
| Cystathionine Gamma-lyase (CyL), B6, B2, Zinc
|
Cysteine + Glutamate (Glutamic acid)
|
| ATP, gamma-glutamylcysteine synthetase (glutamate cysteine ligase, GCL)
|
Gamma-GlutamylCysteine (GCS) + Glycine
|
| ATP, Glutathione Synthetase
|
Reduced Glutathione (GSH)
Niski poziom B12 jest także powiązany z większą produkcją cytokiny prozapalnej IL-6 w jednojądrzastych komórkach krwi obwodowej (PBMC - peripheral blood mononuclear cells): http://www.ncbi.nlm.nih.gov/pubmed/20110595.
Zauważmy jeszcze jedną rzecz. Powyżej widać jak z homocysteiny powstaję SAMe czyli S-Adenozylometionina.
Warto zwrócić uwagę, że w sytuacji silnego stresu zachodzi także proces odwrotny.
Ważne! Wstępne badania pokazały, że zmniejszenie homocysteiny poprzez podawanie odpowiednich dawek witamin B6, B12 oraz kwasu foliowego, może spowalniać proces neurodegeneracji w przypadku choroby Alzhaimera.
http://www.plosone.org/article/info:doi ... ne.0012244
http://www.youtube.com/watch?v=dCp8mztMP8M
Choroba metaboliczna związana z homocysteiną
Homocystynuria.
KWAS GLUTAMINOWY oraz KWAS GAMMA-AMINOMASŁOWY (GABA)

Tak jak pisałem wcześniej, zmniejszone przyjmowanie witaminy B6 ogranicza syntezę GABA, przez co nasilone jest pobudzenie ośrodkowego układu nerwowego. Objawem tego są drgawki, które prawie natychmiast zanikają po iniekcji tej witaminy (świadczy to o dużej szybkości procesów syntezy GABA).
SEROTONINA, DOPAMINA, NORADRENALINA (NOREPINEFRYNA)
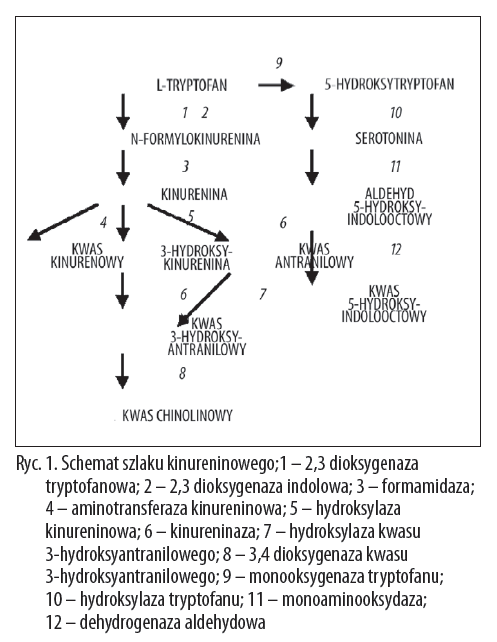
Na podstawie wstępnych badań:
"Osoczowe metabolity kinureniny u chorych z otępieniem typu Alzheimera"
Ewa Gułaj - Klinika Geriatrii Uniwersytetu Medycznego w Białymstoku
-
Wykazano nasilenie obwodowych przemian tryptofanu w szlaku kinureninowym zachodzące w chorobie Alzheimera w kierunku wzrostu produkcji neurotoksycznego kwasu chinolinowego kosztem potencjalnie neuroprotekcyjnego kwasu kinurenowego. Wzrost stężenia osoczowego kwasu chinolinowego, uważanego za istotną składową patomechanizmu uszkodzenia ośrodkowego układu nerwowego w chorobie Alzheimera, wykazywał zależność z głębokością deficytu poznawczego. Przeciwną zależność wykazano dla potencjalnie neuroprotrotekcyjnego kwasu kinurenowego.
UWAGA! Należy pamiętać, że u osób z objawami psychotycznymi stymulacja układu dopaminergicznego może nasilić te objawy. Pewna równowaga pomiędzy dopaminą a acetylocholiną nie może być zaburzona. Także w przypadku podawania leków wpływających na poziom serotoniny należy pamiętać, że nadmierna stymulacja układu serotoninergicznego może spowodować zespół serotoninowy.
"Ilościowe oznaczanie metabolitów amin biogennych w płynie mózgowordzeniowym w celu rozpoznawania wybranych defektów neurotransmisji"
STRESZCZENIA Granty finansowane przez Ministerstwo Nauki i Szkolnictwa Wyższego oraz Ministerstwo Zdrowia
mgr inż. Katarzyna Kuśmierska 0915/P01/2006/31
Instytut „Pomnik - Centrum Zdrowia Dziecka”
http://www.czd.pl/pliki/pdf/zal03/0915p01200631.pdf
Powyższe przemiany, choroby metaboliczne i demencja
Hiperfenyloalaninemia w przypadku:
- fenyloketonurii klasycznej - niedoboru hydroksylazy fenyloalaninowej (PAH),
- fenyloketonurii atypowej - niedoboru tetrahydrobiopteryny (BH4).
"Zasady diagnostyki molekularnej dziedzicznej hiperfenyloalaninemii"
Tadeusz Mazurczak, Cezary Żekanowski, Maria Nowacka, Jerzy Bal
Instytut Matki i Dziecka, Zakład Genetyki Medycznej
http://www.ibb.waw.pl/~ptgc/download/hpa.pdf
Ad. Fenyloketonuria klasyczna
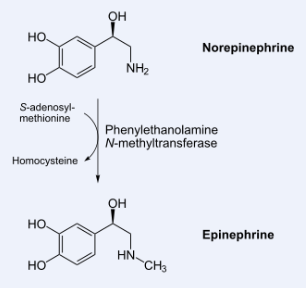
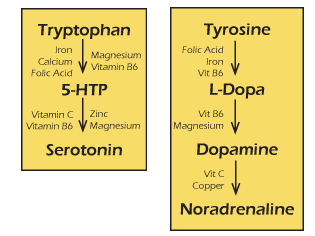
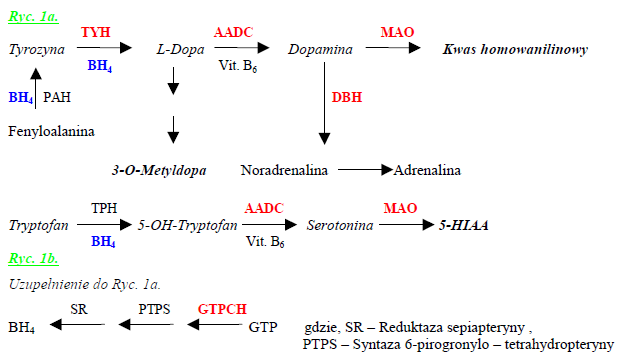
Spowodowana zmniejszoną aktywnością/poziomem enzymu hydroksylazy fenyloalaninowej (PAH), który jak widać na diagramie bierze udział w metabolizmie fenyloalaniny i przekształceniu jej do tyrozyny, z której powstaje lewodopa a następnie dopamina, noradrenalina, adrenalina.
Ad. Niedobór BH4 - tetrahydrobiopteryny.
Może być spowodowany zaburzeniem jednego z enzymów:
- reduktazy dihydrobiopterynowej,
- cyklohydrolazy I GTP,
- syntazy pirogronylotetrahydrobiopterynowej,
- dehydratazy pterynokarbinoloaminowej .
Powoduje zaburzenie syntezy głównych neuroprzekaźników - serotoniny, dopaminy, noradrenaliny i adrenaliny.
Ważne! Istnieje Sapropteryna (przykład leku: Kuvan) - syntetyczny odpowiednik naturalnie występującej w organizmie tetrahydrobiopteryny (BH4), stosowany w leczeniu fenyloketonurii oraz hiperfenyloalaninemii spowodowanej niedoborem tetrahydrobiopteryny.
Ponadto w przypadku wszystkich zaburzeń stosuje się ścisłą dietę jak najbardziej pozbawioną fenyloalaniny.
ACETYLOCHOLINA
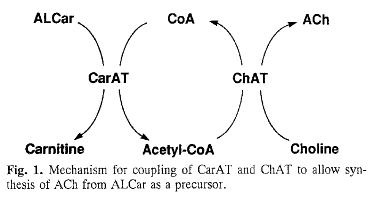
Acetylocholina powstaje wskutek reakcji pomiędzy choliną a acetylokoenzymem A:
cholina + acetylo-CoA --> acetylocholina + CoA
Źródłem choliny są lecytyny (fosfatydylocholiny), organiczne związki chemiczne z grupy fosfolipidów, w których reszta fosforanowa zestryfikowana jest choliną.
Acetylokoenzym A (acetyl-CoA), tzw. aktywny octan jest produktem acetylowania koenzymu A. Powstaje on w wyniku reakcji pomiędzy acetylokarnityną a koenzymem A.
Acetylokarnityna (Acetylo L-karnityna, ALCAR, ALC) jest acetylowaną pochodną L-karnityny. Podczas intensywnego wysiłku duża część L-karnityny i niewykorzystanego acetylokoenzymu A są przetwarzane na acetylokarnitynę oraz koenzymem A. Acetylokarnityna posiada zdolność do przekraczania bariery krew-mózg i może się dostać do obiegu krwi w mózgu, gdzie działa jako silny antyoksydant.
Koenzym A (w skrócie CoA, CoASH) powstaje z adenozynotrifosforanu (ATP), pantotenianu (kwasu pantotenowego, składnik witaminy B5) oraz ß-merkaptoetyloaminy (cysteaminy).
Cysteamina powstaje jako produkt degradacji aminokwasu cysteiny.
ATP jest nośnikiem energii i koenzymem, powstającym w wyniku metabolizmu glukozy (glikolizy) oraz kwasów tłuszczowych.
"Rola L-karnityny w przemianach, żywieniu i terapii"
Hanna Czeczot, Dorota Ścibior
Katedra i Zakład Biochemii, Akademii Medycznej w Warszawie
http://www.phmd.pl/fulltxt.php?ICID=14572
http://www.phmd.pl/fulltxthtml.php?ICID=14572
"METABOLIZM ACETYLO-COA W KOMÓRKACH CHOLINERGICZNYCH A ICH WRAŻLIWOŚĆ NA CZYNNIKI NEUROTOKSYCZNE"
Hanna Bielarczyk
AKADEMIA MEDYCZNA W GDAŃSKU
Katedra Biochemii Klinicznej
Zakład Medycyny Laboratoryjnej
http://pbc.gda.pl/Content/5978/bielarcz ... itacja.pdf
"Wpływ zaburzeń gospodarki węglowodanowej na udar mózgu - czy efekt addycyjny?"
Marek Zalisz
Oddział Neurologii z Pododdziałem Udarowym SPZOZ w Działdowie
Udar Mózgu
2006, tom 8, nr 1, 3341, Via Medica
http://www.um.viamedica.pl/darmowy_pdf. ... eks_art=60
"Udział białek transportujących (FAT/CD36, FABPpm, FATP) w metabolizmie lipidów w mięśniach szkieletowych"
Ewa Harasim, Agnieszka Kalinowska, Tomasz Stępek, Adrian Chabowski
Zakład Fizjologii Akademii Medycznej w Białymstoku
http://www.phmd.pl/fulltxt.php?ICID=868193
"Rola mitochondrialnych transporterów kwasów tłuszczowych w patogenezie insulinooporności komórek mięśniowych"
Bartłomiej Łukaszuk, Adrian Chabowski
Zakład Fizjologii Uniwersytetu Medycznego w Białymstoku
http://www.phmd.pl/fulltxt.php?ICID=904025
http://www.phmd.pl/fulltxthtml.php?ICID=904025
Zauważmy, że w mitochondriach zachodzi także następująca reakcja:
pirogronian + NAD+ + CoA → acetylo-CoA + NADH + H+ + CO2
Przy czym pirogronian tak jak ATP uzyskuje się w wyniku glikolizy.
UWAGA! Należy pamiętać, że u osób z objawami parkinsonowskimi stymulacja układu cholinergicznego może nasilić te objawy. Pewna równowaga pomiędzy acetylocholiną a dopaminą nie może być zaburzona.
TAURYNA

Przyjrzyjmy się bliżej jak z metioniny powstaje aminokwas cysteina:

Z cysteiny w wyniku różnych reakcji powstaje tauryna, glutation, oraz siarczany (VI). Dodatkowo z homocysteiny powstaje S-Adenozylometionina.
Na temat szkodliwej w nadmiarze homocysteiny (z powodu zahamowania jej przetwarzania) można przeczytać więcej w tematach "Diagnozowanie demencji" oraz "Homocysteina".
Do prawidłowych reakcji potrzebne są jeszcze składniki (poniższy diagram pokazuje jedynie ogólny zarys ścieżki - pominięta jest m.in. cysteina pomiędzy cystationem a glutationem):

Fragment ścieżki z dodatkowymi szczegółami:
Synteza Glutationu:
Homocysteine + Serine
|
| Cystathionine Beta-synthase (CBS), B6, B2, Zinc
|
Cystathionine + H2O
|
| Cystathionine Gamma-lyase (CyL), B6, B2, Zinc
|
Cysteine + Glutamate (Glutamic acid)
|
| ATP, gamma-glutamylcysteine synthetase (glutamate cysteine ligase, GCL)
|
Gamma-GlutamylCysteine (GCS) + Glycine
|
| ATP, Glutathione Synthetase
|
Reduced Glutathione (GSH)
Niski poziom B12 jest także powiązany z większą produkcją cytokiny prozapalnej IL-6 w jednojądrzastych komórkach krwi obwodowej (PBMC - peripheral blood mononuclear cells): http://www.ncbi.nlm.nih.gov/pubmed/20110595.
Zauważmy jeszcze jedną rzecz. Powyżej widać jak z homocysteiny powstaję SAMe czyli S-Adenozylometionina.
Warto zwrócić uwagę, że w sytuacji silnego stresu zachodzi także proces odwrotny.

Ważne! Wstępne badania pokazały, że zmniejszenie homocysteiny poprzez podawanie odpowiednich dawek witamin B6, B12 oraz kwasu foliowego, może spowalniać proces neurodegeneracji w przypadku choroby Alzhaimera.
http://www.plosone.org/article/info:doi ... ne.0012244
http://www.youtube.com/watch?v=dCp8mztMP8M
Choroba metaboliczna związana z homocysteiną
Homocystynuria.
KWAS GLUTAMINOWY oraz KWAS GAMMA-AMINOMASŁOWY (GABA)

Tak jak pisałem wcześniej, zmniejszone przyjmowanie witaminy B6 ogranicza syntezę GABA, przez co nasilone jest pobudzenie ośrodkowego układu nerwowego. Objawem tego są drgawki, które prawie natychmiast zanikają po iniekcji tej witaminy (świadczy to o dużej szybkości procesów syntezy GABA).
SEROTONINA, DOPAMINA, NORADRENALINA (NOREPINEFRYNA)

Na podstawie wstępnych badań:
"Osoczowe metabolity kinureniny u chorych z otępieniem typu Alzheimera"
Ewa Gułaj - Klinika Geriatrii Uniwersytetu Medycznego w Białymstoku
-
Wykazano nasilenie obwodowych przemian tryptofanu w szlaku kinureninowym zachodzące w chorobie Alzheimera w kierunku wzrostu produkcji neurotoksycznego kwasu chinolinowego kosztem potencjalnie neuroprotekcyjnego kwasu kinurenowego. Wzrost stężenia osoczowego kwasu chinolinowego, uważanego za istotną składową patomechanizmu uszkodzenia ośrodkowego układu nerwowego w chorobie Alzheimera, wykazywał zależność z głębokością deficytu poznawczego. Przeciwną zależność wykazano dla potencjalnie neuroprotrotekcyjnego kwasu kinurenowego.


UWAGA! Należy pamiętać, że u osób z objawami psychotycznymi stymulacja układu dopaminergicznego może nasilić te objawy. Pewna równowaga pomiędzy dopaminą a acetylocholiną nie może być zaburzona. Także w przypadku podawania leków wpływających na poziom serotoniny należy pamiętać, że nadmierna stymulacja układu serotoninergicznego może spowodować zespół serotoninowy.
"Ilościowe oznaczanie metabolitów amin biogennych w płynie mózgowordzeniowym w celu rozpoznawania wybranych defektów neurotransmisji"
STRESZCZENIA Granty finansowane przez Ministerstwo Nauki i Szkolnictwa Wyższego oraz Ministerstwo Zdrowia
mgr inż. Katarzyna Kuśmierska 0915/P01/2006/31
Instytut „Pomnik - Centrum Zdrowia Dziecka”
http://www.czd.pl/pliki/pdf/zal03/0915p01200631.pdf
Istotną klinicznie grupę zaburzeń stanowią defekty szlaków biosyntezy amin biogennych, takich jak serotonina, dopamina, noradrenalina i adrenalina. Należą do nich niedobory enzymów uczestniczących bezpośrednio w reakcjach enzymatycznych, czyli deficyty: hydroksylazy tyrozyny (TYH), beta hydroksylazy dopaminy (DBH), dekarboksylazy aminokwasów aromatycznych (AADC) i oksydazy monoamin (MAO), a także grupa defektów syntezy tetrahydrobiopteryny (BH4), czyli kofaktora hydroksylacji prekursorów amin biogennych, oraz fenyloalaniny, tyrozyny i tryptofanu. BH4 powstaje i jest odtwarzana rzez szereg enzymów, między innymi cyklohydrolazę GTP (GTPCH), której deficyt odpowiada chorobie Segawa’y (tj. Dystonia DOPA-wrażliwa). Niedobory TYH, AADC i DBH oraz defekty syntezy BH4 obniżają stężenia amin biogennych oraz zaburzają poziomy wielu ich metabolitów obecnych w płynie mózgowo rdzeniowym.
Powyższe przemiany, choroby metaboliczne i demencja
Hiperfenyloalaninemia w przypadku:
- fenyloketonurii klasycznej - niedoboru hydroksylazy fenyloalaninowej (PAH),
- fenyloketonurii atypowej - niedoboru tetrahydrobiopteryny (BH4).
"Zasady diagnostyki molekularnej dziedzicznej hiperfenyloalaninemii"
Tadeusz Mazurczak, Cezary Żekanowski, Maria Nowacka, Jerzy Bal
Instytut Matki i Dziecka, Zakład Genetyki Medycznej
http://www.ibb.waw.pl/~ptgc/download/hpa.pdf
Hiperfenyloalaninemia jest chorobą o znacznej heterogenności objawów klinicznych, od postaci ciężkich np. klasycznej fenyloketonurii (PKU) czy centralnej postaci niedoboru syntazy 6-pirogronylotetrahydrobiopterynowej (PTPS), do form przejściowych i łagodnych np. łagodnej PKU, łagodnej HPA czy obwodowej postaci deficytu PTPS. Rozróżnienie postaci HPA jest istotne ponieważ formy łagodne nie wymagają leczenia lub wymagają leczenia w ograniczonym zakresie. Łagodne postaci HPA występują około 4-5 razy rzadziej, w porównaniu z klasyczną PKU.
Ad. Fenyloketonuria klasyczna
Spowodowana zmniejszoną aktywnością/poziomem enzymu hydroksylazy fenyloalaninowej (PAH), który jak widać na diagramie bierze udział w metabolizmie fenyloalaniny i przekształceniu jej do tyrozyny, z której powstaje lewodopa a następnie dopamina, noradrenalina, adrenalina.
Ad. Niedobór BH4 - tetrahydrobiopteryny.
Może być spowodowany zaburzeniem jednego z enzymów:
- reduktazy dihydrobiopterynowej,
- cyklohydrolazy I GTP,
- syntazy pirogronylotetrahydrobiopterynowej,
- dehydratazy pterynokarbinoloaminowej .
Powoduje zaburzenie syntezy głównych neuroprzekaźników - serotoniny, dopaminy, noradrenaliny i adrenaliny.
Ważne! Istnieje Sapropteryna (przykład leku: Kuvan) - syntetyczny odpowiednik naturalnie występującej w organizmie tetrahydrobiopteryny (BH4), stosowany w leczeniu fenyloketonurii oraz hiperfenyloalaninemii spowodowanej niedoborem tetrahydrobiopteryny.
Ponadto w przypadku wszystkich zaburzeń stosuje się ścisłą dietę jak najbardziej pozbawioną fenyloalaniny.
ACETYLOCHOLINA

Acetylocholina powstaje wskutek reakcji pomiędzy choliną a acetylokoenzymem A:
cholina + acetylo-CoA --> acetylocholina + CoA
Źródłem choliny są lecytyny (fosfatydylocholiny), organiczne związki chemiczne z grupy fosfolipidów, w których reszta fosforanowa zestryfikowana jest choliną.
Acetylokoenzym A (acetyl-CoA), tzw. aktywny octan jest produktem acetylowania koenzymu A. Powstaje on w wyniku reakcji pomiędzy acetylokarnityną a koenzymem A.
Acetylokarnityna (Acetylo L-karnityna, ALCAR, ALC) jest acetylowaną pochodną L-karnityny. Podczas intensywnego wysiłku duża część L-karnityny i niewykorzystanego acetylokoenzymu A są przetwarzane na acetylokarnitynę oraz koenzymem A. Acetylokarnityna posiada zdolność do przekraczania bariery krew-mózg i może się dostać do obiegu krwi w mózgu, gdzie działa jako silny antyoksydant.
Koenzym A (w skrócie CoA, CoASH) powstaje z adenozynotrifosforanu (ATP), pantotenianu (kwasu pantotenowego, składnik witaminy B5) oraz ß-merkaptoetyloaminy (cysteaminy).
Cysteamina powstaje jako produkt degradacji aminokwasu cysteiny.
ATP jest nośnikiem energii i koenzymem, powstającym w wyniku metabolizmu glukozy (glikolizy) oraz kwasów tłuszczowych.
"Rola L-karnityny w przemianach, żywieniu i terapii"
Hanna Czeczot, Dorota Ścibior
Katedra i Zakład Biochemii, Akademii Medycznej w Warszawie
http://www.phmd.pl/fulltxt.php?ICID=14572
http://www.phmd.pl/fulltxthtml.php?ICID=14572
"METABOLIZM ACETYLO-COA W KOMÓRKACH CHOLINERGICZNYCH A ICH WRAŻLIWOŚĆ NA CZYNNIKI NEUROTOKSYCZNE"
Hanna Bielarczyk
AKADEMIA MEDYCZNA W GDAŃSKU
Katedra Biochemii Klinicznej
Zakład Medycyny Laboratoryjnej
http://pbc.gda.pl/Content/5978/bielarcz ... itacja.pdf
"Wpływ zaburzeń gospodarki węglowodanowej na udar mózgu - czy efekt addycyjny?"
Marek Zalisz
Oddział Neurologii z Pododdziałem Udarowym SPZOZ w Działdowie
Udar Mózgu
2006, tom 8, nr 1, 3341, Via Medica
http://www.um.viamedica.pl/darmowy_pdf. ... eks_art=60
W warunkach fizjologicznych zapotrzebowanie energetyczne komórek mózgowych jest całkowicie zabezpieczone dzięki metabolizmowi glukozy - wówczas w warunkach pełnego dostępu tlenu z jednej cząsteczki glukozy powstaje 36 cząsteczek ATP, natomiast podczas niedotlenienia glukoza jest metabolizowana szlakiem glikolizy beztlenowej z syntezą jedynie 2 cząsteczek ATP ze zwiększoną produkcją kwasu mlekowego przyczyniającą się do rozwoju kwasicy.
"Udział białek transportujących (FAT/CD36, FABPpm, FATP) w metabolizmie lipidów w mięśniach szkieletowych"
Ewa Harasim, Agnieszka Kalinowska, Tomasz Stępek, Adrian Chabowski
Zakład Fizjologii Akademii Medycznej w Białymstoku
http://www.phmd.pl/fulltxt.php?ICID=868193
W wyniku zachodzącej glikolizy tlenowej, z jednego mola glukozy powstaje około 38 moli ATP, zaś podczas utleniania jednej cząsteczki kwasu palmitynowego (główny przedstawiciel wolnych kwasów tłuszczowych) powstaje aż 129 moli ATP. Dla porównania, w wyniku procesów beztlenowych (glikoliza beztlenowa) zachodzących z wytworzeniem kwasu mlekowego powstają jedynie dwie cząsteczki ATP.
"Rola mitochondrialnych transporterów kwasów tłuszczowych w patogenezie insulinooporności komórek mięśniowych"
Bartłomiej Łukaszuk, Adrian Chabowski
Zakład Fizjologii Uniwersytetu Medycznego w Białymstoku
http://www.phmd.pl/fulltxt.php?ICID=904025
http://www.phmd.pl/fulltxthtml.php?ICID=904025
Bezpośrednim źródłem energii niezbędnej do skurczu mięśni szkieletowych jest adenozynotrifosforan (ATP). Wewnątrzmięśniowe zapasy ATP, głównego substratu energetycznego w mięśniach, są bardzo małe i w wysiłku o maksymalnej intensywności jego zapas uległby wyczerpaniu w ciągu około 2 s, niezbędna więc jest jego ciągła resynteza. W początkowej fazie wysiłku fizycznego dominują przemiany beztlenowe, natomiast w miarę jego przedłużania wzrasta znaczenie procesów tlenowych. Substratami energetycznymi miocytów są endogenne glikogen i triacyloglicerole wewnątrzmięśniowe, a także dostarczane z krwią glukoza, kwasy tłuszczowe oraz aminokwasy. To, które z powyższych związków stają się głównym źródłem energii (ATP) w kurczących się miocytach, zależy przede wszystkim od rodzaju i czasu trwania wysiłku fizycznego oraz od aktualnej ich biodostępności.
Zauważmy, że w mitochondriach zachodzi także następująca reakcja:
pirogronian + NAD+ + CoA → acetylo-CoA + NADH + H+ + CO2
Przy czym pirogronian tak jak ATP uzyskuje się w wyniku glikolizy.
UWAGA! Należy pamiętać, że u osób z objawami parkinsonowskimi stymulacja układu cholinergicznego może nasilić te objawy. Pewna równowaga pomiędzy acetylocholiną a dopaminą nie może być zaburzona.
Więcej informacji:
http://www.youtube.com/watch?v=dCp8mztMP8M
http://www.youtube.com/watch?v=dCp8mztMP8M
Re: Neuroprzekaźniki - objawy, metabolizm, leczenie
LECZENIE OBJAWOWE
W trzeciej wypowiedzi w tym temacie chcę przejść do przedstawienia ogólnego sposobu działania w przypadku konkretnych objawów.
Celem tego jest pokazanie jak ważne jest zwracanie uwagi na konkretne wspomniane już powyżej objawy spowodowane zaburzeniem układów związanych z danym neuroprzekaźnikiem oraz uświadomienie ile zależy od tego jak szczegółowo opiszemy stan bliskich.
Temat ten pozwoli też w pewien sposób sprawdzić sens i cel przepisywania danych leków przez lekarza a w przypadku wątpliwości ułatwi podjęcie decyzji o skonsultowaniu się z innym lekarzem specjalistą. Ważne jest to aby nie pozwalać przepisywać leki związane z neuroprzekaźnikami, uspokajające, nasenne lekarzom rodzinnym/pierwszego kontaktu. Od tego w przypadku osób z chorobą Alzheimera oraz innymi demencjami są po pierwsze psychiatrzy, po drugie neurolodzy!
Teraz najwaźniejsze:
Źródło: "Zastosowanie zasad opartych na wiarygodnych i aktualnych publikacjach w opiece nad starszymi osobami: choroba Alzheimera"
Streszczenie artykułu: Zarowitz B.J., Stefanacci R., Hollenack K., O’Shea T., Gruber J., Tangalos E.G. The application of evidence-based principles of care in older persons (issue 5): Alzheimer’s disease.
J. Am. Med. Dir. Assoc. 2007; 8: 183–193
Alicja Klich-Rączka, Karolina Piotrowicz
Katedra Chorób Wewnętrznych i Gerontologii Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
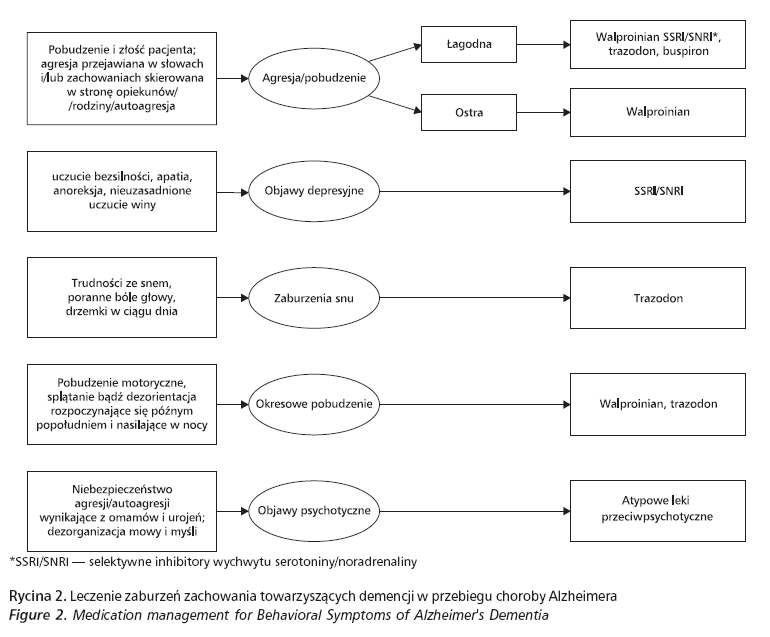
Na powyższym diagramie niefortunnie zostało użyte jedynie określenie "Atypowe leki psychotyczne" - powinno być "Atypowe leki przeciwpsychotyczne". Są to różnego rodzaju neuroleptyki używane m.in. w leczeniu schizofrenii (patrz nadmiar dopaminy w stosunku do acetylocholiny).
Warto teraz jeszcze raz zerknąć na opisy neuroprzekaźników aby umieć zidentyfikować objawy zaburzeń układów z nimi związanych.
Widać dzięki temu też jak indywidualne podejście trzeba mieć do każdego pacjenta. Wcześniej patrzyliśmy, że jeśli jakiś lek działa na innych chorych to, że dla naszych bliskich też może być pomocny. Teraz wyraźnie widać, że część z takich leków w zależności od indywidualnego poziomu neuroprzekaźników i zaburzeń może być pomocny lub szkodliwy!
W trzeciej wypowiedzi w tym temacie chcę przejść do przedstawienia ogólnego sposobu działania w przypadku konkretnych objawów.
Celem tego jest pokazanie jak ważne jest zwracanie uwagi na konkretne wspomniane już powyżej objawy spowodowane zaburzeniem układów związanych z danym neuroprzekaźnikiem oraz uświadomienie ile zależy od tego jak szczegółowo opiszemy stan bliskich.
Temat ten pozwoli też w pewien sposób sprawdzić sens i cel przepisywania danych leków przez lekarza a w przypadku wątpliwości ułatwi podjęcie decyzji o skonsultowaniu się z innym lekarzem specjalistą. Ważne jest to aby nie pozwalać przepisywać leki związane z neuroprzekaźnikami, uspokajające, nasenne lekarzom rodzinnym/pierwszego kontaktu. Od tego w przypadku osób z chorobą Alzheimera oraz innymi demencjami są po pierwsze psychiatrzy, po drugie neurolodzy!
Teraz najwaźniejsze:
Źródło: "Zastosowanie zasad opartych na wiarygodnych i aktualnych publikacjach w opiece nad starszymi osobami: choroba Alzheimera"
Streszczenie artykułu: Zarowitz B.J., Stefanacci R., Hollenack K., O’Shea T., Gruber J., Tangalos E.G. The application of evidence-based principles of care in older persons (issue 5): Alzheimer’s disease.
J. Am. Med. Dir. Assoc. 2007; 8: 183–193
Alicja Klich-Rączka, Karolina Piotrowicz
Katedra Chorób Wewnętrznych i Gerontologii Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie

Na powyższym diagramie niefortunnie zostało użyte jedynie określenie "Atypowe leki psychotyczne" - powinno być "Atypowe leki przeciwpsychotyczne". Są to różnego rodzaju neuroleptyki używane m.in. w leczeniu schizofrenii (patrz nadmiar dopaminy w stosunku do acetylocholiny).
Warto teraz jeszcze raz zerknąć na opisy neuroprzekaźników aby umieć zidentyfikować objawy zaburzeń układów z nimi związanych.
Widać dzięki temu też jak indywidualne podejście trzeba mieć do każdego pacjenta. Wcześniej patrzyliśmy, że jeśli jakiś lek działa na innych chorych to, że dla naszych bliskich też może być pomocny. Teraz wyraźnie widać, że część z takich leków w zależności od indywidualnego poziomu neuroprzekaźników i zaburzeń może być pomocny lub szkodliwy!
Więcej informacji:
http://www.youtube.com/watch?v=dCp8mztMP8M
http://www.youtube.com/watch?v=dCp8mztMP8M
Re: Neuroprzekaźniki - objawy, metabolizm, leczenie
Powyższe informacje są przywróceniem tematu z pierwszego forum opiekunów.
Więcej informacji:
http://www.youtube.com/watch?v=dCp8mztMP8M
http://www.youtube.com/watch?v=dCp8mztMP8M